10 Yaşından Sonra PHACE Sendromunda Uzun Vadeli Sonuçlar ve Yaşam Kalitesi Üzerine Çok Merkezli Çalışma
Başlık: 10 Yaşından Sonra PHACE Sendromunda Uzun Vadeli Sonuçlar ve Yaşam Kalitesi Üzerine Çok Merkezli Çalışma
Amaç: PHACE sendromunun uzun vadeli sonuçlarını belirlemek.
Yöntem: Çok merkezli çalışma, kesitsel görüşmeler ve kesin PHACE sendromu teşhisi konulan 10 yaş ve üzeri bireylerin dosya incelemeleri ile yapıldı. Veriler, çeşitli PHACE ile ilgili konulardan toplandı ve bazı veriler doğrudan hastalardan elde edildi. Belirli bulguların etkisini değerlendirmek için Likert ölçekleri kullanıldı ve yaşam kalitesi alanlarını değerlendirmek için Hasta Bildirimli Sonuç Ölçüm Bilgi Sistemi (PROMIS) ölçekleri kullanıldı.
Sonuçlar: Çalışmaya katılan 153 kişiden 104’ü (68%) katıldı ve yaş ortalaması 14 (10-77 yıl arası) olarak belirlendi. Çoğunlukla bebeklik dönemi hemangioması (IH) kalıntıları vardı (%94,1). Katılımcıların yaklaşık yarısı kalan IH için lazer tedavisi aldı ve çoğunluğu (%89,5) görünüşlerinden memnun veya çok memnundu. Nörokognitif belirtiler yaygındı: baş ağrısı/migren (%72,1), öğrenme farklılıkları (%45,1) ve bireyselleştirilmiş eğitim planlarına ihtiyaç duyma (%39,4). Serebrovasküler arteriyopati %91,3 oranında vardı ve bunların %29,4’ünde ilerleme kaydedildi. İskemik inme oranı düşüktü (%1,9). PROMIS global sağlık puanları, normların en az 1 SD altındaydı.
Sonuç: PHACE sendromu, IH kalıntıları, baş ağrısı, öğrenme farklılıkları ve ilerleyici arteriyopati dahil olmak üzere hafif ila şiddetli uzun vadeli morbiditelerle ilişkilidir. PHACE hastaları için yetişkinliğe kadar birincil ve uzman takibi kritiktir.
Araştırma Detayları
PHACE sendromu terimi ilk kez 1996 yılında posterior fossa (PF) anormallikleri, yüz infantil hemanjiyomları (IH), arteriyel anormallikler, kardiyak anormallikler ve göz anormallikleri arasındaki ilişkiyi tanımlamak için kullanılmıştır (Online Mendelian Inheritance in Man 606 519). Ayrıca, sternum yarığı, supraumbilikal rafe ve hamartomatöz büyümeler de dahil olmak üzere diğer orta hat gelişim anormallikleri de bulunabilir. 2001 yılında Metry ve arkadaşları, her bir tanısal özelliğin prevalansını belirlemek için vaka serisi ve literatür incelemesi yayımladı. Tanı kriterleri 2009 yılında oluşturuldu ve 2016 yılında uzlaşıya dayalı bakım önerileri ile güncellendi. Yakın tarihli kapsamlı bir inceleme, PHACE’nin tarihçesini ayrıntılı olarak ele almakta ve 2016 kılavuzlarının yayımlanmasından bu yana güncellemeler sunmaktadır. Uzun vadeli sonuçlar büyük ölçüde bilinmemektedir. Çalışmamız, ergenlik ve yetişkinlik döneminde PHACE sendromu olan kişilerde sağlık sonuçlarını ve sağlık hizmeti kullanımını sistematik olarak ölçmeyi amaçladı. Sağlanan veriler, tanı konulduğunda ailelere danışmanlık yaparken ve zaman içinde sağlık bakımını sürdürürken klinisyenlere yol gösterecektir.
Sonuçlar
Çalışmaya katılım için iletişime geçilen 153 hastanın toplam 104’ü (%68.0) çalışmaya kaydoldu. Demografik veriler, klinik özellikler ve morbiditeler Tablo I’de özetlenmiştir. Ortalama yaş 16.5 yıl (SD = 8.5 yıl), medyan yaş 14 yıl ve yaş aralığı 10-77 yıl idi. Birincil morbiditeler aşağıda ayrıntılı olarak açıklanmış olup, ek morbiditeler Tablo II’de belirtilmiştir. Tüm hastalar dışında sadece 1’inde (%103/104) yüz IH vardı ve tüm hastalar dışında sadece 1’i (%103/104) bebeklik döneminde IH tedavisi aldı. Yüz IH olmayan hasta, boyun, göğüs ve üst ekstremite segmental IH ile kesin PHACE kriterlerini karşılamaktaydı. Başlangıç IH tedavileri Tablo I’de yer almaktadır. Sistemik tedavi alan 78 kişiden on üçü yalnızca oral betaadrenerjik blokerler, 43’ü sistemik steroidler ve 15’i her ikisini birden aldı. Yüz segment dağılımı Şekil 1’de çevrimiçi olarak gösterilmektedir; www.jpeds.com adresinde mevcuttur. Kohortun çoğu (%98/104; %94.2) görüşme sırasında bazı IH kalıntılarına sahipti (Şekil 2, çevrimiçi; www.jpeds.com adresinde mevcuttur). Tablo III, her bir kalıntı türünün prevalansını, kalıntı tedavilerini ve katılımcıların bunlar üzerindeki etkilerini özetlemektedir. Yarısı (%52/104) IH kalıntıları için tedavi almış olup, en yaygın tedavi lazerdi (%46/104; %44.2), ağırlıklı olarak puls boya lazer. Çoğu kişi IH’nin görünümünden “Çok Memnun” (%45/104; %43.3) veya “Memnun” (%48/104; %46.2) olduğunu ve görüşme sırasında IH’nin kendine güven üzerinde “Hiçbir Etkisi” (%64/104; %61.5) veya “Sadece Biraz Etkisi” (%20/104; %19.2) olduğunu bildirdi. Bebeklik döneminde cerrahi rezeksiyon veya ülserasyon geçirenler, kendine güven üzerinde minimal bir etki bildirme olasılığı daha düşük olanlardı (OR: 0.145 [0.045-0.465] P = .001; OR: 0.291 [0.104-0.812] P = .018). Çok değişkenli analizlerde, cerrahi rezeksiyon hala psikolojik etki ile ilişkilendirildi (OR 0.037 [0.002-0.813] P = .036), ancak ülserasyon ilişkilendirilmedi (OR 0.260 [0.035-1.928] P = .19). Diğer değişkenler arasında bebeklik döneminde sistemik tedavi türü veya kalıntı IH için lazer tedavisi memnuniyet ile ilişkilendirilmedi.
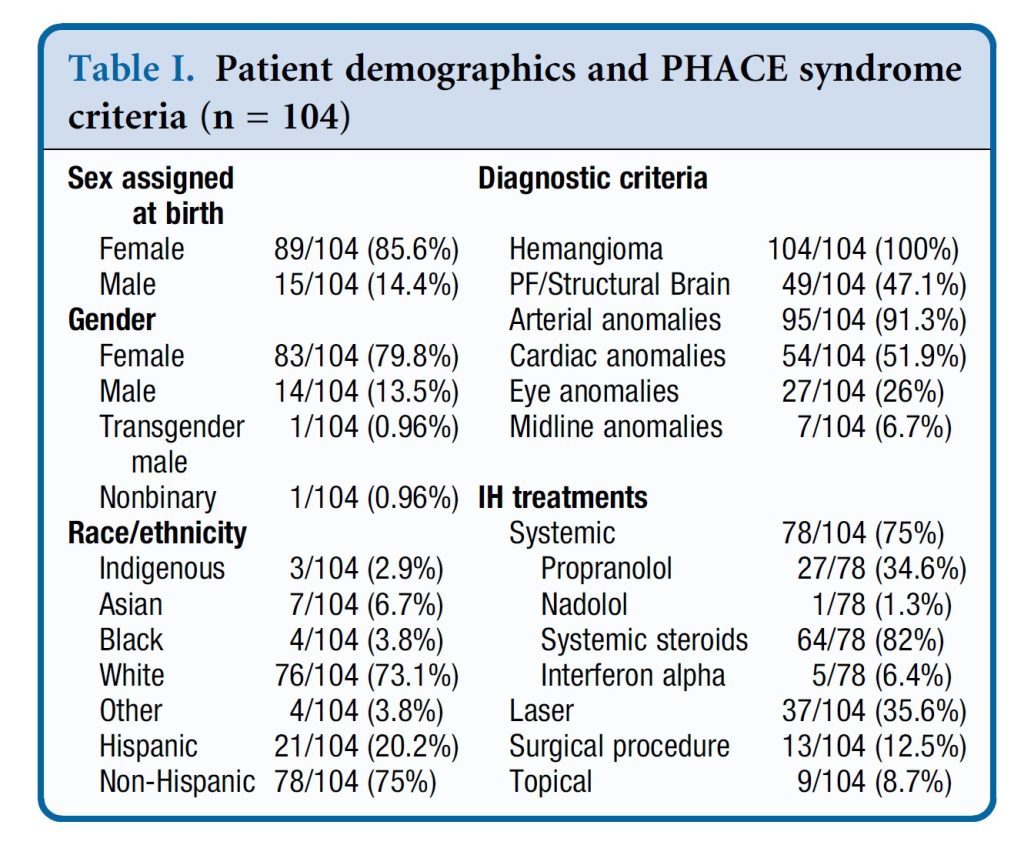
Baş ve Boyun Arteriyel Anormallikleri
Arteriyel anormallikler %95/104 (%91.3) hastada mevcuttu. Yaşamın yaklaşık 1. yılında görüntüleme raporları %66/104 (%63.5) hasta için mevcuttu ve çocukluk, ergenlik veya yetişkinlik döneminde takip görüntüleme raporları %68/104 (%65.4) hasta için mevcuttu. Nöroradyolog değerlendirmesinde, %19/66 (%28.8) hasta düşük risk, %29/66 (%43.9) hasta orta risk ve %7/66 (%10.6) hasta yüksek risk olarak sınıflandırıldı. %66 hastanın %11’i (%16.7) için risk kategorisini belirlemek için yeterli detay yoktu. Mevcut takip görüntülemesi olan %68 hastanın %20’sinde (%29.4) progresif arteriopati bulguları vardı ve tanı yaşının medyanı 10.5 yıl idi (aralık = 0.8-19 yıl) (Tablo IV). Bu %20 hastanın %5’i (%25) başlangıç görüntülemelerinde “düşük risk” olarak değerlendirilmişti. Kalıcı baş ağrılarının varlığı %9/20 hastada (%45) yeniden görüntülemeyi teşvik ederken, progresif arteriopati %7/20 hastada (%35) rutin tarama sırasında semptomlar olmadan tespit edildi. Kalan %4/20 hastada semptomların varlığı bilinmiyordu. Progresif arteriopati, IH yerleşimi S4 (%4.7 [1.303-16.6] P = .018) ve PF/yapısal beyin anormallikleri (%10.2 [2.5-41.4] P = .0012) ile ilişkilendirildi. Çok değişkenli analizlerde, progresif arteriopatiler ile IH yerleşimi S4 arasındaki ilişki, IH boyutu kontrol edildiğinde (%3.4 [0.831-14.1], P = .089), ek yüz segmenti dahil edilmesi (%4.2 [0.865-20.3], P = .075) ve tanısal özellikler tek tek kontrol edildiğinde (%3.2 [0.703], P = .13) zayıfladı, ancak başlangıç arteriyel risk skorları (düşük, orta veya yüksek) (%9.0 [2.0-40.3], P = .0041) veya bir birey tarafından karşılanan birden fazla tanısal özellik (%3.9 [1.011-14.8], P = .048) tarafından zayıflatılmadı. IH boyutu (%15.9 [3.1-81.3], P = .0009), IH yerleşimi (%8.7 [1.794-42.5], P = .0073), arteriyel risk skoru (%16.3 [2.8-94.2], P = .0018), diğer tanısal özellikler (%14.6 [2.6-82.4], P = .0024) ve bir birey tarafından karşılanan birden fazla tanısal özellik (%7.4 [1.551-35.1], P = .0012) kontrol edildiğinde, PF/yapısal beyin anormalliklerinin varlığı progresif arteriopati ile hala anlamlı şekilde ilişkilendirildi. Propranolol kullanımı bebeklik döneminde progresif arteriopati ile ilişkilendirilmedi (%2.1 [0.653-6.7], P = .21). Alt grup analizinde %68 hastanın %6’sında (%8.8) orta ila şiddetli progresif değişiklikler belirlendi. Beş hastada moyamoya vaskülopatisi kanıtı vardı, birinde ise kollateral dolum olmadan izole dolaşıma yol açan progresif stenooklüzyon vardı. Tüm bu hastalar başlangıç arteriyel risk sınıflamasında orta veya yüksek risk taşıyordu. Şiddetli progresyon, 3 yaşındaki iki çocukta ve 18 yaşındaki bir hastada (muhtemelen önceki görüntüleme eksikliğinden dolayı) belirlendi. İki hasta şiddetli progresyon gelişmeden önce aspirin tedavisi alıyordu ve üç hasta daha moyamoya teşhisi konduktan sonra aspirine başladı. Bir hasta bebeklik döneminde propranolol ile, üç hasta sistemik steroidler ile, bir hasta lazer ile ve diğeri intralezyonel steroid enjeksiyonları ile tedavi edildi. Bu hastalardan hiçbiri akut iskemik inme veya beyin kanaması yaşamadı.
Kardiyak Anormallikler
Kardiyak anomaliler %68/104 (%65.4) hastada mevcuttu. En sık gözlenen kardiyak anomaliler patent duktus arteriyozus (%21/68; %30.9), sağ arkus aorta (%18/68; %26.5) ve koarktasyon (%10/68; %14.7) idi. IH yüzeyi (%24/27; %88.9) ve kalp defektleri (%14/27; %51.9) olan bireylerde, bebeklik döneminde yapılan düzeltici ameliyatların sayısı fazla değildi.
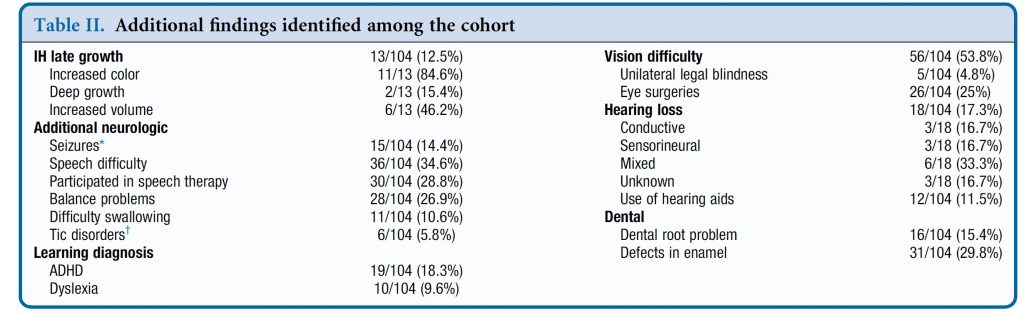
Nörolojik ve Göz Anormallikleri
PHACE sendromlu hastalarda nörolojik anormallikler sıkça görülür. Çalışmada katılımcıların %46’sında (%48/104) posterior fossa (PF) beyin anormallikleri vardı. En yaygın PF anormallikleri Dandy-Walker malformasyonu ve serebellar hipoplazi idi. Göz anormallikleri ise %35 hastada (%36/104) mevcuttu, bunlar arasında mikroftalmi, katarakt ve optik sinir hipoplazisi bulunmaktaydı. Birçok hastada (%28/36) birden fazla göz anormalliği bulunuyordu.
Psikososyal ve Eğitim Sonuçları
Katılımcıların %15’inde (%16/104) öğrenme güçlükleri rapor edildi ve bu kişiler genellikle ek eğitim desteği almaktaydı. Ayrıca, katılımcıların %20’si (%21/104) dikkat eksikliği ve hiperaktivite bozukluğu (DEHB) tanısı almıştı. DEHB tanısı olan hastaların çoğu ilaç tedavisi görmekteydi. Psikososyal değerlendirmelerde, katılımcıların %10’u (%11/104) depresyon veya anksiyete tanısı almıştı ve bu kişiler psikoterapi veya ilaç tedavisi almaktaydı.
Uzun Vadeli Takip ve Sağlık Hizmeti Kullanımı
PHACE sendromlu bireyler, özellikle genç yaşlarda, sıkça sağlık hizmetine ihtiyaç duymaktadır. Katılımcıların %65’i (%68/104) düzenli olarak bir sağlık profesyoneli tarafından izlenmekteydi. Ergenlik ve yetişkinlik döneminde bile, katılımcıların %40’ı (%42/104) yıllık kontrollerini sürdürmekteydi.

Özet ve Öneriler
PHACE sendromu, bebeklik döneminde başlasa bile, uzun vadede sağlık, eğitim ve psikososyal alanlarda önemli etkilere sahip olabilir. Bu çalışmanın bulguları, klinisyenlere ve ailelere, PHACE sendromlu bireylerin tanı ve tedavi sürecinde daha iyi rehberlik edebilir. Öneriler arasında düzenli nörolojik ve kardiyovasküler izlem, göz muayeneleri, öğrenme destekleri ve psikososyal desteklerin sağlanması yer almaktadır.
PHACE sendromunun uzun vadeli sonuçları ve bireylerin yaşam kalitesi üzerindeki etkileri konusunda daha fazla araştırmaya ihtiyaç vardır. Ayrıca, bu bireylerin yaşam boyunca izlenmesi ve desteklenmesi, potansiyel sağlık komplikasyonlarının erken tespit ve tedavi edilmesini sağlayarak yaşam kalitesini artırabilir.